دستگاه زردی چگونه عمل میکند
نوشته شده توسط بردیا آروین در تاریخ 1403/04/17 در دسته بندی پزشکی و پیراپزشکی
دستگاه زردی چگونه عمل میکند
نوشته شده توسط بردیا آروین در تاریخ 1403/04/17 در دسته بندی پزشکی و پیراپزشکی
بیماری زردی چیست؟
زردی به ظاهر زرد رنگ پوست اشاره دارد که با رسوب بیلی روبین در بافت پوستی و زیر جلدی ایجاد می شود. به طور معمول در بدن، بیلی روبین از طریق کبد پردازش می شود، جایی که توسط آنزیم یوریدین دی فسفات گلوکورونیل ترانسفراز (UGT) 1A1 به اسید گلوکورونیک کونژوگه می شود. این شکل کونژوگه بیلی روبین سپس به صفرا دفع می شود و از طریق روده از بدن خارج می شود. هنگامی که این فرآیند دفع پس از تولد کم باشد، کارآمد نباشد، یا توسط مقدار بیلی روبین تولید شده درون زا غرق شود، میزان بیلی روبین در بدن افزایش می یابد و در نتیجه هیپربیلی روبینمی و زردی ایجاد می شود.
زردی در 60 درصد از نوزادان طبیعی در هفته اول زندگی رخ می دهد. زردی در نوزاد می تواند ناشی از یک وضعیت پاتولوژیک زمینه ای، مانند همولیز ایزوایمون یا کمبود آنزیم RBC باشد. با این حال، بیشتر به دلیل ناتوانی فیزیولوژیکی طبیعی نوزاد در پردازش بیلی روبین به اندازه کافی به دلیل اثرات ترکیبی افزایش گردش گلبول قرمز و کمبود گذرا در کونژوگه بیلی روبین در کبد است. به این نوع زردی غیر پاتولوژیک، زردی فیزیولوژیک نوزادان می گویند.
در اکثر نوزادان مبتلا به زردی فیزیولوژیک، غلظت بیلی روبین تا حدی افزایش نمی یابد که نیاز به درمان داشته باشد. با این حال، در برخی از نوزادان مبتلا به زردی فیزیولوژیک شدید و در بسیاری از نوزادان مبتلا به زردی پاتولوژیک، بیلی روبین در خون به غلظت های بسیار بالایی می رسد که نوزاد را در معرض خطر آنسفالوپاتی بیلی روبین حاد و مزمن (کرنیکتروس) قرار می دهد. در این موارد، درمان با هدف کاهش غلظت بیلی روبین به منظور جلوگیری از کرنیکتروس مورد نیاز است. علل هیپربیلی روبینمی در نوزادان در تصویر زیر ارائه شده است.
درمان های موثر برای کاهش سطح بیلی روبین در نوزادان مبتلا به زردی شدید شامل فتوتراپی و تعویض خون است.
تأثیر نور بر زردی نوزادان و توانایی نور در کاهش سطح بیلی روبین سرم، برای اولین بار توسط Cremer و همکارانش در سال 1958 توصیف شد. [ 3 ] این مشاهدات منجر به توسعه منابع نوری برای استفاده در درمان نوزادان مبتلا به هیپربیلی روبینمی، درمانی که امروزه به آن فتوتراپی می گویند. از زمان پیدایش، فتوتراپی به عنوان یک روش نسبتاً ارزان و غیر تهاجمی برای درمان هیپربیلی روبینمی نوزادان به طور موثر مورد استفاده قرار گرفته است. [ 4 و 5 ] کاهش تعداد یا مبادله انتقال خون در سال های اخیر، حداقل تا حدی، احتمالاً بازتاب مستقیم اثربخشی فتوتراپی در درمان هیپربیلی روبینمی است. در ICU های جدید نوزادان (NICU) تعویض خون نادر است و فقط به عنوان یک درمان نجات برای جلوگیری از کرنیکتروس در نوزادان مبتلا به زردی شدید در زمانی که فتوتراپی ناکافی است استفاده می شود.
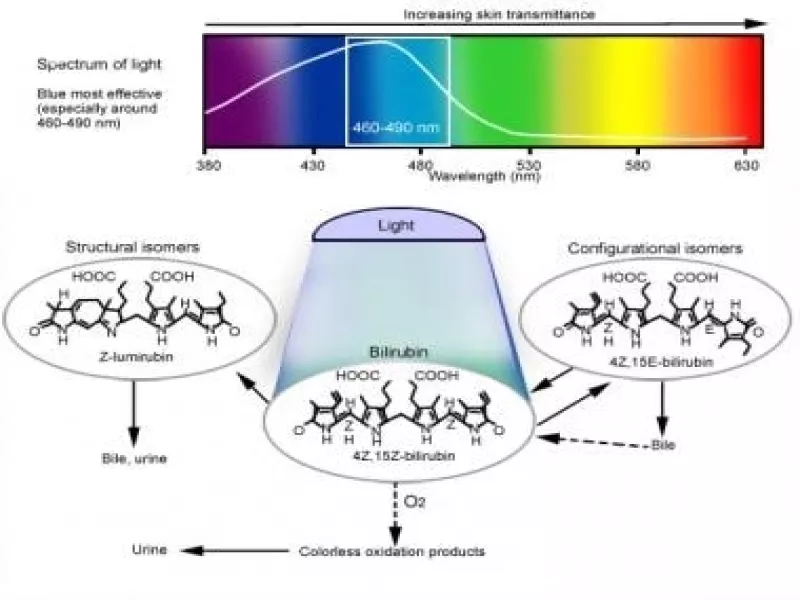
در ابتدایی ترین حالت، فتوتراپی به استفاده از نور برای تبدیل مولکول های بیلی روبین در بدن به ایزومرهای محلول در آب اشاره دارد که می توانند توسط بدن دفع شوند. جذب نور توسط بیلی روبین معمولی (4Z،15Z-بیلی روبین) منجر به ایجاد 2 شکل ایزومری بیلی روبین می شود: ایزومرهای ساختاری و ایزومرهای پیکربندی. ایزومر ساختاری اصلی بیلی روبین Z-lumirubin است. ایزومر اصلی پیکربندی بیلی روبین 4Z,15 E- بیلی روبین است. ایزومریزاسیون پیکربندی برگشت پذیر است و ایزومریزاسیون ساختاری برگشت ناپذیر است. هر دو ایزومرهای پیکربندی و ساختاری بیلی روبین نسبت به بیلی روبین معمولی چربی دوست کمتری دارند و می توانند بدون انجام گلوکورونیداسیون در کبد در صفرا دفع شوند. با این حال، برخی از ایزومرهای پیکربندی بیلی روبین، پس از دفع در صفرا به شکل اصلی بازمیگردند و میتوانند از طریق گردش خون کبدی در روده دوباره جذب شوند. ایزومرهای ساختاری بیلی روبین مانند Z-lumirubin نیز می توانند از طریق ادرار دفع شوند.
جذب نور توسط بیلی روبین همچنین منجر به تولید مولکول های بیلی روبین در حالت برانگیخته می شود که با اکسیژن واکنش می دهند و محصولات اکسیداسیون بی رنگ یا محصولات اکسیداسیون نوری تولید می کنند. این فرآیند کندتر از ایزومریزاسیون پیکربندی یا ساختاری رخ می دهد. محصولات فوتو اکسیداسیون در درجه اول از طریق ادرار دفع می شوند. تصویر زیر شماتیکی از تبدیل بیلی روبین طبیعی به ایزومرهای پیکربندی، ایزومرهای ساختاری و محصولات اکسیداسیون نوری و مسیرهای دفع مربوطه از بدن را ارائه می دهد.
مکانیسم فتوتراپی:
مکانیسم فتوتراپی: نور سبز آبی در محدوده 460-490 نانومتر برای فتوتراپی موثرترین است. جذب نور توسط بیلی روبین معمولی (4Z،15Z-بیلی روبین) ایزومرهای پیکربندی، ایزومرهای ساختاری و محصولات اکسیداسیون نوری را ایجاد می کند. 2 فوتوایزومر اصلی تشکیل شده در انسان نشان داده شده است. ایزومریزاسیون پیکربندی برگشت پذیر و بسیار سریعتر از ایزومریزاسیون ساختاری است. ایزومریزاسیون ساختاری کند و غیر قابل برگشت است. فوتو اکسیداسیون کندتر از ایزومریزاسیون پیکربندی و ساختاری رخ می دهد. محصولات فوتواکسیداسیون عمدتاً از طریق ادرار دفع می شوند.
مطالعات قبلی نشان داده است که تقریباً 5 تا 40 نوزاد در هر 1000 نوزاد در ایالات متحده نیاز به فتوتراپی در مهدکودک نوزاد دارند و تعداد مشابهی نیز پس از ترخیص از مهد کودک برای فتوتراپی مجدد به بیمارستان نیاز دارند. غلظت اختصاصی بیلی روبین کل سرم که در آن فتوتراپی باید شروع شود متفاوت است و به عوامل مختلفی از جمله سطح بیلی روبین کل سرم، سن حاملگی نوزادان، سن نوزاد بر حسب ساعت در زمان انجام آزمایش و هر خطر فردی بستگی دارد. عوامل ایجاد هیپربیلی روبینمی
عوامل خطر برای ایجاد هیپربیلی روبینمی شدید و کرنیکتروس عبارتند از بیماری همولیتیک ایزوایمون، کمبود گلوکز-6-فسفات، خفگی، بی حالی قابل توجه، بی ثباتی دما، سپسیس، اسیدوز و هیپوآلبومینمی (<3g/dL). برای کمک به پزشکان در تصمیم گیری در مورد زمان شروع فتوتراپی، کمیته فرعی آکادمی اطفال آمریکا در مورد هیپربیلی روبینمی دستورالعمل هایی را در مورد مدیریت هیپربیلی روبینمی در نوزادان هفته 35 یا بیشتر از بارداری تهیه کرد. این راهنما شامل الگوریتمی برای مدیریت زردی در مهد کودک و همچنین دستورالعملهایی برای شروع فتوتراپی بر اساس سطح بیلی روبین کل سرم، سن حاملگی، سن نوزاد بر حسب ساعت و عوامل خطر فردی است.
هیچ دستورالعمل مبتنی بر شواهد در مورد اندیکاسیون فتوتراپی در نوزادان نارس کمتر از هفته 35 بارداری در دسترس نیست. با این حال، چندین متون مرجع که معمولاً مورد استفاده قرار می گیرند، جداول را ارائه می دهند. [ 7 و 8 ] یک قانون کلی که معمولاً در NICU استفاده می شود شروع فتوتراپی زمانی است که سطح بیلی روبین کل سرم بیش از 5 برابر وزن هنگام تولد باشد. بنابراین، در یک نوزاد 1 کیلوگرمی، فتوتراپی با سطح بیلی روبین 5 میلی گرم در دسی لیتر آغاز می شود. در یک نوزاد 2 کیلوگرمی، فتوتراپی با سطح بیلی روبین 10 میلی گرم در دسی لیتر و غیره شروع می شود.
این مقاله روش بالینی ارائه فتوتراپی برای زردی نوزاد را مورد بحث قرار می دهد.
موارد منع مصرف دستگاه درمان زردی
موارد منع مصرف کمی برای فتوتراپی شناخته شده است. این موارد شامل استفاده همزمان از داروهای حساس به نور، تشخیص پورفیری اریتروپوئیتیک مادرزادی یا سابقه خانوادگی پورفیری است. نوزادان مبتلا به زردی کلستاتیک و هیپربیلی روبینمی مستقیم که در معرض فتوتراپی قرار می گیرند ممکن است دچار تغییر رنگ تیره و قهوه ای خاکستری پوست شوند که معمولاً به عنوان "سندرم نوزاد برنز" شناخته می شود. علت این تغییر رنگ ناشناخته است اما احتمالاً به دلیل تجمع پورفیرین است. تغییر رنگ پوست که در سندرم برنز-بیبی رخ می دهد گذرا است و با قطع فتوتراپی از بین می رود. وجود هیپربیلی روبینمی مستقیم منع مصرف فتوتراپی نیست.
دوز فتوتراپی
اثربخشی فتوتراپی در تبدیل بیلی روبین به ایزومرهای پیکربندی، ایزومرهای ساختاری و محصولات فوتواکسیداسیون با دوز فتوتراپی ارائه شده به نوزاد تعیین می شود. دوز فتوتراپی به عوامل مختلفی بستگی دارد، از جمله طول موج طیفی نور، تابش طیفی که به پوست نوزاد می رسد، و توان طیفی کل (متوسط تابش طیفی که در سطح سطح نوزاد پخش می شود). عوامل موثر بر فتوتراپی در تصویر زیر توضیح داده شده است.
عوامل موثر بر دوز فتوتراپی:
عوامل موثر بر فتوتراپی: 3 عامل موثر بر دوز فتوتراپی عبارتند از: تابش نور استفاده شده، فاصله از منبع نور و میزان در معرض قرار گرفتن پوست. فتوتراپی استاندارد با تابش 8-10 میکرووات بر سانتی متر مربع بر نانومتر (mW/cm2 بر نانومتر) ارائه می شود. فتوتراپی فشرده با تابش 30 mW/cm2 در هر نانومتر یا بیشتر (430-490 نانومتر) ارائه می شود. برای فتوتراپی فشرده، یک منبع نور کمکی باید زیر نوزاد قرار داده شود. منبع نور کمکی می تواند شامل یک پد فیبر نوری، یک تشک دیود ساطع کننده نور (LED) یا مجموعه ای از لوله های فلورسنت آبی ویژه باشد. نوزادان ترم و کوتاه ترم باید فتوتراپی را در حوضچه دریافت کنند و منبع نور باید تا حد امکان به نوزاد نزدیک شود، معمولاً در فاصله 10-15 سانتی متری. با این حال، اگر از چراغ های هالوژن یا تنگستن استفاده می شود، ارائه دهندگان باید توصیه سازنده را در مورد فاصله نور از نوزاد دنبال کنند تا از گرم شدن بیش از حد جلوگیری شود. نوزاد نارس را می توان در انکوباتور درمان کرد، اما پرتوهای نور دستگاه فتوتراپی باید عمود بر سطح انکوباتور باشد تا بازتاب نور به حداقل برسد.
نور در ناحیه آبی طیف، نزدیک به 460 نانومتر، به شدت توسط بیلی روبین جذب می شود. با این حال، تنها نوری که به پوست نفوذ می کند و توسط بیلی روبین جذب می شود، اثر فتوشیمیایی مورد نیاز را فراهم می کند. با افزایش طول موج نور، نفوذ بافت افزایش می یابد. بنابراین، فرد باید استفاده از نور با طول موج بالاتر را که راحت تر به بافت نفوذ می کند، با استفاده از طول موجی که به راحتی توسط بیلی روبین جذب می شود، که ممکن است به عمق کمتری نفوذ کند، متعادل کند. با در نظر گرفتن این موضوع، نور در طول موج 460-490 نانومتر احتمالاً مؤثرترین برای استفاده در طول فتوتراپی است.
تابش طیفی بر حسب وات بر سانتی متر یا میکرووات بر سانتی متر مربع بر نانومتر (μW/cm 2 بر نانومتر) در یک باند طول موج اندازه گیری می شود. تابش طیفی بالاتر منجر به کاهش سریعتر سطح بیلی روبین می شود. با از بین رفتن فاصله منبع نور تا پوست نوزاد، تابش طیفی افزایش می یابد. دستگاههای مختلف فتوتراپی سطوح متفاوتی از تابش را ارائه میکنند. آکادمی اطفال آمریکا فتوتراپی استاندارد را 8 تا 10 میکرووات بر سانتیمتر مربع در هر نانومتر و فتوتراپی فشرده را بیش از 30 میکرووات بر سانتیمتر مربع بر نانومتر در باند 430 تا 490 نانومتر تعریف میکند.
با افزایش میزان پوست در معرض نوردرمانی، قدرت طیفی افزایش می یابد. راههای افزایش نوردهی سطح شامل برداشتن لباس و افزایش تعداد چراغها/دستگاههای روشنایی مورد استفاده برای ارائه فتوتراپی است. نوزادانی که فتوتراپی دریافت می کنند باید فقط در پوشک خود باقی بمانند تا سطح کافی برای فتوتراپی قرار گیرد. استفاده از نورها در بالا و پایین نوزاد به طور موثر منطقه نوردهی را دو برابر می کند. چندین تولید کننده پدهای فیبر نوری تولید می کنند که می توانند زیر نوزاد قرار گیرند. Bili Bassinet (Olympic Medical; Seattle, WA) یک دستگاه تجاری است که لوله های فلورسنت آبی خاصی را ارائه می دهد که نور را در طول موج 460-490 نانومتر، هم در بالا و هم در زیر نوزاد، ساطع می کند.
دوز فتوتراپی، بر حسب μW/cm 2 در هر نانومتر، باید در طول فتوتراپی با استفاده از یک رادیومتر تجاری موجود اندازه گیری شود. این دستگاه ها معمولاً تابش طیفی فتوتراپی را در طول موج باند 425-475 یا 400-480 نانومتر اندازه گیری می کنند. رادیومتر مورد استفاده برای اندازه گیری تابش باید همانی باشد که سازنده منبع نور توصیه می کند. با توجه به تفاوت در قدرت فتوتراپی بر روی سطح نوزاد، و از آنجایی که اندازه گیری تابش طیفی بسته به محل اندازه گیری نوزاد می تواند بسیار متفاوت باشد، انجام چندین اقدام در مکان های مختلف روی نوزاد و میانگین گیری مقادیر مهم است.
پیشگیری از عوارض فتوتراپی
برای تمام نوزادانی که فتوتراپی دریافت می کنند باید محافظ چشم قرار داده شود. نیاز به محافظت از چشم بر اساس داده های حیوانی است که فتوتراپی ممکن است به شبکیه آسیب برساند. سپرهای چشمی برای نوزادان تجاری موجود برای استفاده در دسترس هستند. علاوه بر محافظ چشم، بسیاری از مراکز قطره های چشمی روان کننده (کربوکسی متیل سلولز سدیم) را نیز برای نوزادان تحت فتوتراپی تجویز می کنند. در حین دریافت فتوتراپی، دمای نوزاد باید به دقت کنترل شود. این امر به ویژه در نوزادان زیر نورهای هالوژن بسیار مهم است زیرا این نورها مقادیر قابل توجهی گرما از خود ساطع می کنند و می توانند باعث هایپرترمی شوند. نوزادان بدون لباس در حوضچه های زیر دستگاه های فلورسنت یا دیود ساطع کننده نور (LED) در معرض خطر هیپوترمی هستند، به خصوص اگر در منطقه ای با دمای محیط پایین باشند. نوزادان نارس و نوزادانی که قادر به حفظ دمای بدن در حوضچه نیستند باید در حین دریافت فتوتراپی روی یک گرم کننده تابشی یا در ایزوله قرار داده شوند تا نورموترمی حفظ شود.
اجتناب از مصرف بعضی دارو ها در هنگام استفاده از دستگاه فتوتراپی در درمان زردی:
در زمانی که نوزادان تحت فتوتراپی هستند، باید از استفاده از داروهای حساس به نور اجتناب شود. داروهای مورد استفاده در دوره نوزادی که با واکنشهای فوتوتوکسیک مرتبط هستند شامل داروهای ضد التهابی غیر استروئیدی (ایبوپروفن)، دیورتیکها (فروزماید، هیدروکلروتیازید) و آنتیبیوتیکهای خاص (داکسیسایکلین، تتراسایکلین، سیپروفلوکساسین، افلوکساسین، لووفلوکساسین، و سولفونامیدها) میشوند. با این حال، به طور کلی، حساسیت به نور ناشی از داروها به احتمال زیاد پس از قرار گرفتن در معرض نور در محدوده UV-A (320-400 نانومتر) و UV-B (290-302 نانومتر) رخ می دهد. [ 12 ] از آنجایی که فتوتراپی نور UV-A یا UV-B قابل توجهی تولید نمی کند، واکنش های فوتوتوکسیک در نوزادانی که این داروها را دریافت می کنند نادر است.
عواقب
بیش از 40 سال است که از فتوتراپی برای درمان زردی نوزادان استفاده می شود. عوارض فتوتراپی نادر و عموماً خفیف است. دو عارضه قابل توجه شامل افزایش از دست دادن آب غیرحساس و واکنش های پوستی در نوزادان مبتلا به زردی کلستاتیک تحت فتوتراپی است.
فتوتراپی با نورهای نقطه ای هالوژن می تواند جریان خون پوستی را افزایش داده و از دست دادن آب غیر محسوس از طریق پوست را افزایش دهد. این امر به ویژه در نوزادان نارس که عملکرد سد پوستی آنها به دلیل نابالغی به خطر افتاده و در برابر آب نفوذپذیرتر است، اهمیت دارد. مطالعات معاصر در نوزادان نارس که تحت فتوتراپی با نورهای نقطه هالوژن قرار می گیرند نشان می دهد که از دست دادن آب از طریق اپیدرمی 20 تا 26 درصد با وجود دمای ثابت و رطوبت نسبی افزایش می یابد. تصور میشود که فتوتراپی جریان خون پوست را با مکانیسمی به نام نورلکساسیون افزایش میدهد. مسیر این مکانیسم به طور کامل شناخته نشده است، اما اعتقاد بر این است که توسط S-nitrosothiols انتشار اکسید نیتریک ایجاد می شود.
با توجه به این افزایش در اتلاف غیر محسوس آب، توصیه هایی برای افزایش مایع نگهدارنده به میزان 10 میلی لیتر بر کیلوگرم در روز در نوزادان نارس در معرض نوردرمانی معمولی ارائه شده است. در نوزادان ترم که مصرف خوراکی کافی را حفظ می کنند، مایعات داخل وریدی اضافی مورد نیاز نیست. افزایش از دست دادن آب از طریق اپیدرمی در نوزادان نارس با فتوتراپی مبتنی بر LED ثبت نشده است.
تغییر رنگ تیره و قهوه ای مایل به خاکستری پوست ممکن است در نوزادان مبتلا به زردی کلستاتیک و هیپربیلی روبینمی مستقیم در معرض نوردرمانی ایجاد شود. این واکنش معمولا به عنوان سندرم نوزاد برنزه شناخته می شود. این تغییر رنگ پوست گذرا است و با قطع فتوتراپی برطرف می شود. واکنش های بولوس و پورپوریک پوست نیز در نوزادان مبتلا به زردی کلستاتیک شدید که فتوتراپی دریافت می کنند، گزارش شده است. تصور می شود که این به دلیل حساس شدن با تجمع پورفیرین ها باشد.